Łysienie a genetyka
Niewątpliwy wpływ czynników genetycznych na rozwój AGA udowodniono w pracach badawczych, poświęconych temu zagadnieniu. Ryzyko rozwoju AGA wzrasta wraz z dodatnim wywiadem rodzinnym, zwłaszcza jeśli AGA stwierdzono u ojca lub dziadka ze strony matki. W przyczynach schorzenia dopatruje się dziedziczenia wielogenowego, gdzie geny determinują: wiek wystąpienia schorzenia, jego postęp, nasilenie, obraz kliniczny. Rozpoznanie AGA stawiane jest na podstawie obrazu klinicznego, który charakteryzuje się łysieniem typu niebliznowaciejącego o typowej morfologii.
Do genów odpowiedzialnych za rozwój AGA należą: geny receptorów estrogenowych, 5-alfa-reduktazy, chromosomu Y, czynników wzrostowych i receptorów androgenowych (AR). W literaturze przedmiotu wskazuje się na znaczną rolę genu AR, zlokalizowanego na chromosomie X, który prawdopodobnie reguluje siłę działania androgenów w mieszku włosowym.
Głównym hormonem androgennym jest testosteron, u mężczyzn wytwarzany przez komórki Leydiga w jądrach. Produkują go również nadnercza, ale w zdecydowanie mniejszej ilości. Testosteron jest przekształcany przez alfa-reduktazę (występującą w dwóch formach: typ pierwszy oraz typ drugi), różniącą się rozmieszczeniem i aktywnością w tkankach, do 5-alfa-dihydroksytestosteronu, który ma silne działanie androgenne.
Androgeny odpowiadają między innymi za stymulację włosów terminalnych w różnych okolicach ciała (okolice pachowe, broda) a wywierają negatywny, supresyjny wpływ na wzrost włosów skóry owłosionej głowy, w okolicy ciemieniowej.
W licznych pracach badawczych poświęconych opisywanym zagadnieniom wskazuje się na zwiększone stężenie DHT w okolicach łysiejących. Z tego powodu DHT jest najbardziej istotnym androgenem odpowiedzialnym za łysienie typu AGA a miejscem destrukcyjnego działania jest brodawka włosowa. Szacuje się, że wśród rasy kaukaskiej łysienie o podłożu androgenetycznym występuje u 30% mężczyzn w czwartej dekadzie życia, 40% w piątej, a 50% w szóstej.
Podczas procesu stawiania diagnozy (podejmowania decyzji) związanej z typem łysienia należy wziąć pod uwagę łysienie plackowate, telogenowe oraz te spowodowane przez leki. Łysienie androgenetyczne u mężczyzn, o typowym obrazie klinicznym, nie wymaga rozszerzenia diagnostyki o badania laboratoryjne. U kobiet zalecana jest kontrola stężenia TSH, ferrytyny, prolaktyny i glukozy oraz leczenie specjalistyczne, w razie odchyleń od normy.
W dalszym ciągu niewiele osób (w tym również lekarzy) zdaje sobie sprawę z tego, że pacjenci dotknięci łysieniem androgenetycznym – wykazują liczne predyspozycje do wielu chorób. Potwierdzony wynikami prac badawczych jest m.in.: wzrost ryzyka choroby niedokrwiennej serca, wzrost insulinooporności oraz obecność stanów depresyjnych, spowodowanych niską samooceną własnego wizerunku (związaną z utratą włosów). Leczeniem rekomendowanym w przypadku łysienia androgenetycznego jest: minoksydyl, finasteryd i dutasteryd, przeszczepy włosów.
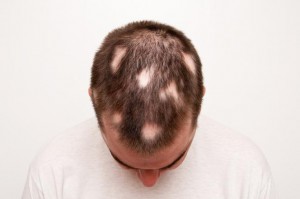
Łysienie plackowate
Łysienie plackowate dotyka głównie młode osoby poniżej dwudziestego piątego roku życia i należy do niebliznowaciejących postaci łysienia. Charakteryzuje się nagłym początkiem i występuje z tą samą częstotliwością u obu płci.
Wywiad rodzinny bywa dodatni jedynie w przypadku dwudziestu procent pacjentów. Choroba jest mało przewidywalna. Włosy mogą spontanicznie odrastać w miejscach łysienia a wypadanie może nawracać.
Przyczyny łysienia plackowatego
Często wiązane są z nim problemy autoimmunologiczne. W literaturze przedmiotu wskazuje się na zasadność respektowania kontekstu genetycznego choroby, genów kodujących i odpowiedzialnych za mechanizmy immunosupresyjne (obejmujące zwiększoną ekspresję kompleksu antygenów zgodności tkankowej klasy I).
Niektórzy badacze dopatrują się nadmiernej wrażliwości na czynniki wewnętrzne i zewnętrzne u osób chorych, takie jak: stres emocjonalny, choroby tarczycy, atopowe zapalenie skóry, zespół Downa. Inni zaś sugerują rolę czynników infekcyjnych.
Podstawą łysienia są zmiany zapalne w mieszku włosowym. Komórki śródbłonka aktywowane są przez cytokiny prozapalne, uwalniane przez keratynocyty mieszka włosowego. W konsekwencji, wokół mieszka włosowego gromadzi się naciek zapalny, złożony głównie z limfocytów T i makrofagów, w wyniku czego dochodzi do dystrofii z szybką utratą włosów lub przejście ich w fazę telogenu i stopniowa ich utrata. Utrata włosów może być przejściowa i odwracalna, ponieważ po ustąpieniu stanu zapalnego, mieszki włosowe ponownie mogą podjąć czynność. Kwestia jest bardzo indywidualna.
Objawy – jak wygląda łysienie plackowate?
- choroba objawia się w postaci jednego lub wielu okrągłych ognisk, pozbawionych włosów
- zmiany początkowo zlokalizowane są w okolicy ciemieniowej, czołowej oraz potylicznej
- ogniska wypadania najczęściej są regularnego kształtu
- alopecia totalis – łysienie prowadzące do całkowitej utraty włosów
- alopecia universalis – choroba dotyczy również włosów z innych okolic ciała
- alopecia maligna – odmiana łysienia plackowatego, dotycząca włosów brwi, rzęs oraz wszystkich owłosionych okolic ciała
Rokowania odnośnie odrostu włosów, w przypadku łysienia złośliwego, są nieciekawe. W obrazie histologicznym łysienia plackowatego charakterystyczny jest naciek limfocytarny wokół korzenia włosa. Włosy z anagenu szybko wchodzą w fazę katagenu i wypadają. W diagnostyce różnicowej należy brać pod uwagę: grzybicę owłosionej skóry głowy, trichofagię, trichotillomanię oraz łysienie bliznowaciejące (które jest w większości przypadków nieodwracalne).
Rozpoznanie i prognozy leczenia łysienia typu plackowatego
W celu postawienia diagnozy – powinno zostać przeprowadzone badanie histopatologiczne wycinka skóry, objętej stanem chorobowym. Do istotnych czynników prognostycznych należy zakres i postać choroby. Źle rokują alopecia totalis maligna i alopecia universalis, gdzie spontaniczne remisje są bardzo rzadkie. Innymi, gorszymi prognostycznie czynnikami są również: dodatni wywiad rodzinny, wczesny wiek rozpoczęcia choroby, współistniejąca atopia i inne choroby autoimmunologiczne.
W tym przypadku zasadność podawania kortykosteroidów i miejscowej immunoterapii (jako pierwszej fazy leczenia u pacjentów z łysieniem plackowatym) – została potwierdzona badaniami klinicznymi. Stosuje się wówczas iniekcje doogniskowe acetonidutriamcynolonu oraz doustne podawanie prednizolonu lub deksameazonu.
Badania kliniczne wykazały również wysoką skuteczność terapii, polegającej na doogniskowym wstrzykiwaniu acetonidutriamcynolonu w dawce 2,5-10mg/ml (maksymalna dawka 3 ml) co 4-6 tygodni. Szacowana odpowiedź na leczenie to 60% – 70% chorych, odpowiadających odrostem włosów.
W pracach nad doustnym podawaniem sterydów zaobserwowano od 40% – 60% odpowiedzi na podawane leczenie i odrost włosów. Stosowana jest również terapia minoksydylem jako leczenie uzupełniające, anralina 0,5-1% w kremie, miejscowo 2,3 difenylocyklopropenon lub ester dwubutylowego kwasu skwarowego.
W leczeniu tzw. drugiego rzutu stosuje się sulfasalazynę, podawaną doustnie w dawce 500mg dwa razy dziennie, zwiększając jej dawkę do 1g trzy razy dziennie przez trzy miesiące.
W leczeniu tzw. trzeciego rzutu stosowana jest ogólnie kortykosteroidoterapia, polegająca na: podawaniu prednizonu w dawce 300mg raz w miesiącu oraz pulsy 200mg metylprednizonu raz w miesiącu, acetonidutriamcynolonu 40mg i.m. raz w miesiącu i deksametazoni 0,5mg/dobę.
Zabiegi likwidujące łysienie. Czytaj dalej
Niniejszy artykuł zawiera fragmenty publikacji Ł. Bełzy, Możliwości terapeutyczne łysienia u kobiet i mężczyzn z uwzgędnieniem technik chirurgii odtwórczej włosów, Academy of Asthetic and Anti-Aging Medicine, 3/2016, s. 9-23